Cea mai frecventă cauză a deteriorării articulației șoldului este uzura datorată înaintării în vârstă. Începând cu 30 de ani, articulația șoldului începe să se degradeze tot mai mult. În cazul așa-numitei artroze de șold (coxartroză), se produce o uzură accentuată a cartilajului articular.
La finalul acestui proces de degradare, apar dureri severe la mișcare și restricții din ce în ce mai mari ale mobilității.
Durerile puternice ale articulației șoldului pot fi de obicei controlate pentru o perioadă, cu ajutorul medicamentelor analgezice și a antiinflamatoarelor. De asemenea, fiziokinetoterapia, infiltrațiile intra-articulare și terapiile alternative pot ajuta la ameliorarea durerii.
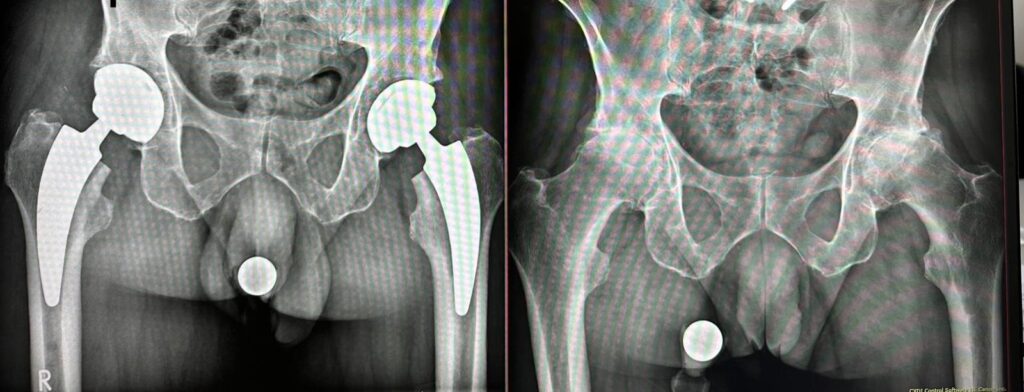
Totuși, dacă aceste terapii conservative nu mai sunt eficiente, suferința pacienților crește. Atunci ar trebui luată în considerare implantarea unei proteze de șold (artroplastia șoldului).
Pentru cine este potrivită o proteză de șold?
Conform ghidurilor actuale, sunteți potrivit pentru o operație de protezare a șoldului dacă:
• există o deteriorare semnificativă a structurii articulației șoldului (coxartroză sau necroză aseptică de cap femural),
• încercările de tratament conservator nu au dus la o îmbunătățire suficientă după o perioadă de cel puțin trei luni,
• în ciuda măsurilor terapeutice conservatoare, există un grad mare de suferință, manifestat prin dureri legate de șold, restricții de mișcare și o calitate redusă a vieții.
Care este diferența între protezarea șoldului prin tehnica minim invazivã și cea clasică?
Operațiile de șold efectuate prin abordul clasic necesită incizii de 15-20 cm pe lateralul sau spatele articulației șoldului. Principalul dezavantaj al acestor tehnici era necesitatea de a leza sau deteriora structurile moi și musculatura. Adesea, acest lucru duce la sângerări sau la probleme de vindecare a plăgii în zona operației.
Operațiile minim invazive la șold s-au dezvoltat constant în ultimii zece ani și se caracterizează în principal prin incizii mici și protejarea completă a structurilor musculare esențiale.
Accesul minim invaziv pentru înlocuirea articulației șoldului se face la Spitalul Sf. Constantin din Brașov prin abordul antero-lateral Watson-Jones. Musculatura nu mai este tăiată sau deteriorată pentru a obține accesul și vizibilitatea necesare înlocuirii articulației, ci sunt folosite depărtătoare speciale pentru a împinge musculatura la o parte. Astfel, operația se poate efectua printr-o mică incizie cutanată de circa 5-8 cm și fără traume musculare, protejând țesuturile.
Care sunt avantajele abordului minim invaziv antero-lateral?
- incizia mică a pielii
- mai puține dureri pentru pacient
- o vindecare mai rapidă
- un risc mai mic de infecție
- mobilizarea imediată după intervenție si începerea fiziokinetoterapiei
- pierdere mai mică de sânge
Prognosticul după protezarea șoldului prin tehnica minim invazivă
- Dacă operația este efectuată de către un chirurg supraspecializat in protezarea șoldului prin tehnica minim invazivă, se desfășoară de obicei fără complicații majore.
- Chiar în ziua intervenției, pacienții pot și trebuie să fie mobilizați.
- Mersul independent cu ajutorul cârjelor este de obicei posibil foarte devreme. În primele 2-3 săptămâni, pacientul depinde inițial de aceste dispozitive de sprijin.
Operația de protezare a șoldului prin tehnica minim invazivă este mai puțin potrivită pentru pacienții cu:
• obezitate (Indice de masă corporală peste 35),
• intervenții anterioare ale articulației șoldului,
• cicatrici în zona de operație
În cadrul Spitalului Sf. Constantin, protezarea șoldului prin tehnica minim-invazivă este realizată de către domnul Dr. Bădărău Alexandru – chirurg ortoped supraspecializat și certificat ca și operator senior în această intervenție chirurgicală în Germania.
Informații și programări:
Spitalul Sf. Constantin
Calea București nr. 318, Iuliu Maniu nr. 49
☎ Call Center 0268 300 300
www.spitalulsfconstantin.ro
ℹ contact@spitalulsfconstantin.ro